Koncept, ki ga danes poznamo kot PRP, se je prvič pojavil na področju hematologije v sedemdesetih letih prejšnjega stoletja.Hematologi so pred desetletji skovali izraz PRP, da bi opisali plazmo, pridobljeno iz števila trombocitov nad bazalnimi vrednostmi v periferni krvi.Več kot desetletje kasneje je bil PRP uporabljen v maksilofacialni kirurgiji kot oblika fibrina, bogatega s trombociti (PRF).Vsebnost fibrina v tem derivatu PRP je zelo pomembna zaradi njegovih adhezivnih in homeostatskih lastnosti, medtem ko ima PRP obstojne protivnetne lastnosti in spodbuja celično proliferacijo.Končno je okrog devetdesetih let prejšnjega stoletja PRP postal priljubljen in sčasoma se je tehnologija prenesla na druga medicinska področja.Od takrat so to pozitivno biologijo obsežno preučevali in uporabljali za zdravljenje različnih mišično-skeletnih poškodb pri profesionalnih športnikih, kar je dodatno prispevalo k njeni široki medijski pozornosti.Poleg učinkovitosti v ortopediji in športni medicini se PRP uporablja v oftalmologiji, ginekologiji, urologiji in kardiologiji, pediatriji in plastični kirurgiji.V zadnjih letih so PRP hvalili tudi dermatologi zaradi njegovega potenciala za zdravljenje kožnih razjed, revizijo brazgotin, regeneracijo tkiva, pomlajevanje kože in celo izpadanje las.
Glede na dejstvo, da je znano, da PRP neposredno manipulira celjenje in vnetne procese, je treba kot referenco uvesti zdravilno kaskado.Proces celjenja je razdeljen na naslednje štiri stopnje: hemostaza;vnetje;celična in matrična proliferacija ter končno preoblikovanje rane.
1. Celjenje tkiv
Aktivira se kaskada celjenja tkiva, proces, ki vodi do agregacije trombocitov, tvorbe strdkov in razvoja začasnega zunajceličnega matriksa (ECM. Trombociti se nato oprimejo izpostavljenega kolagena in proteinov ECM, kar sproži prisotnost α-granul v sproščanju Bioaktivne molekule Trombociti vsebujejo različne bioaktivne molekule, vključno z rastnimi faktorji, kemokini in citokini, kot tudi pro-vnetne mediatorje, kot so prostaglandini, prostatični ciklin, histamin, tromboksan, serotonin in bradikinin.
Končna faza celjenja je odvisna od preoblikovanja rane.Preoblikovanje tkiva je strogo regulirano, da se vzpostavi ravnovesje med anaboličnimi in kataboličnimi odzivi.V tej fazi trombocitni rastni faktor (PDGF), transformirajoči rastni faktor (TGF-β) in fibronektin spodbujajo proliferacijo in migracijo fibroblastov ter sintezo komponent ECM.Vendar pa je čas zorenja rane v veliki meri odvisen od resnosti rane, individualnih značilnosti in specifične sposobnosti celjenja poškodovanega tkiva, nekateri patofiziološki in presnovni dejavniki pa lahko vplivajo na proces celjenja, kot so ishemija tkiva, hipoksija, okužba. , Neravnovesje rastnega faktorja in celo bolezni, povezane z metaboličnim sindromom.
Provnetno mikrookolje, ki moti proces celjenja.Da bi stvari zapletli, obstaja tudi visoka aktivnost proteaze, ki zavira naravno delovanje rastnega faktorja (GF).Poleg tega, da ima mitogene, angiogene in kemotaktične lastnosti, je PRP tudi bogat vir številnih rastnih faktorjev, biomolekul, ki lahko preprečijo škodljive učinke v vnetih tkivih z nadzorovanjem poslabšanega vnetja in vzpostavljanjem anaboličnih dražljajev.Glede na te lastnosti lahko raziskovalci najdejo velik potencial pri zdravljenju različnih kompleksnih poškodb.
2. Citokin
Citokini v PRP igrajo ključno vlogo pri manipulaciji procesov popravljanja tkiv in uravnavanju vnetnih poškodb.Protivnetni citokini so širok spekter biokemičnih molekul, ki posredujejo provnetne odzive citokinov, ki jih večinoma sprožijo aktivirani makrofagi.Protivnetni citokini medsebojno delujejo s specifičnimi zaviralci citokinov in topnimi citokinskimi receptorji, da modulirajo vnetje.Antagonisti receptorjev interlevkina (IL)-1, IL-4, IL-10, IL-11 in IL-13 so razvrščeni kot glavni protivnetni citokini.Odvisno od vrste rane lahko nekateri citokini, kot so interferon, inhibitorni faktor levkemije, TGF-β in IL-6, kažejo pro- ali protivnetne učinke.TNF-α, IL1 in IL-18 imajo določene citokinske receptorje, ki lahko zavirajo vnetne učinke drugih proteinov [37].IL-10 je eden najmočnejših protivnetnih citokinov, lahko zniža provnetne citokine, kot so IL-1, IL-6 in TNF-α, in poveča protivnetne citokine.Ti protiregulacijski mehanizmi igrajo ključno vlogo pri proizvodnji in delovanju pro-vnetnih citokinov.Poleg tega lahko nekateri citokini sprožijo specifične signalne odzive, ki stimulirajo fibroblaste, ki so kritični za obnovo tkiva.Vnetni citokini TGFβ1, IL-1β, IL-6, IL-13 in IL-33 spodbujajo fibroblaste k diferenciaciji v miofibroblaste in izboljšajo ECM [38].Po drugi strani pa fibroblasti izločajo citokine TGF-β, IL-1β, IL-33, CXC in CC kemokine, ki spodbujajo vnetne odzive z aktiviranjem in novačenjem imunskih celic, kot so makrofagi.Te vnetne celice imajo več vlog na mestu rane, predvsem s spodbujanjem čiščenja rane – kot tudi biosintezo kemokinov, metabolitov in rastnih faktorjev, ki so bistveni za preoblikovanje novega tkiva.Tako imajo citokini, ki so prisotni v PRP, pomembno vlogo pri spodbujanju imunskih odzivov, ki jih posreduje tip celice, kar spodbuja razrešitev vnetne faze.Pravzaprav so nekateri raziskovalci ta proces poimenovali "regenerativno vnetje", kar kaže na to, da je vnetna faza kljub nemiru pacienta kritičen korak, potreben za uspešen zaključek procesa obnavljanja tkiva, glede na epigenetske mehanizme, s katerimi vnetni signali spodbujajo celično plastičnost.
3. Fibrin
Trombociti nosijo več dejavnikov, povezanih s fibrinolitičnim sistemom, ki lahko uravnavajo ali znižajo fibrinolitični odziv.Časovno razmerje in relativni prispevek hematoloških komponent in funkcije trombocitov pri razgradnji strdka ostaja vprašanje, vredno obsežne razprave v skupnosti.V literaturi je predstavljenih veliko študij, ki se osredotočajo le na trombocite, ki so znani po svoji sposobnosti vplivanja na proces celjenja.Kljub številnim izjemnim študijam je bilo ugotovljeno, da tudi druge hematološke komponente, kot so koagulacijski faktorji in fibrinolitični sistem, pomembno prispevajo k učinkovitemu celjenju ran.Po definiciji je fibrinoliza kompleksen biološki proces, ki temelji na aktivaciji določenih encimov za lažjo razgradnjo fibrina.Drugi avtorji so predlagali fibrinolitični odziv, da so lahko produkti razgradnje fibrina (fdp) dejansko molekularni dejavniki, ki so odgovorni za spodbujanje popravljanja tkiva, zaporedje pomembnih bioloških dogodkov pred odlaganjem fibrina in odstranitvijo iz angiogeneze, kar je potrebno za celjenje ran.Nastanek strdka po poškodbi deluje kot zaščitna plast, ki ščiti tkivo pred izgubo krvi, vdorom mikrobnih povzročiteljev in zagotavlja tudi začasno matrico, skozi katero lahko celice migrirajo med popravilom.Strdek nastane zaradi cepitve fibrinogena s serinskimi proteazami in agregacijo trombocitov v premreženo fibrinsko vlaknasto mrežo.Ta reakcija sproži polimerizacijo fibrinskih monomerov, ki je glavni dogodek pri nastajanju krvnih strdkov.Strdki lahko delujejo tudi kot rezervoarji za citokine in rastne faktorje, ki se sprostijo ob degranulaciji aktiviranih trombocitov.Fibrinolitični sistem je strogo reguliran s plazminom in igra ključno vlogo pri spodbujanju celične migracije, biološke uporabnosti rastnega faktorja in regulaciji drugih proteaznih sistemov, ki sodelujejo pri vnetju in regeneraciji tkiva.Znano je, da se ključne komponente fibrinolize, kot sta receptor aktivatorja plazminogena urokinaze (uPAR) in inhibitor aktivatorja plazminogena-1 (PAI-1), izražajo v mezenhimskih matičnih celicah (MSC), specializirani vrsti celic, potrebnih za uspešno celjenje ran.
4. Selitev celic
Aktivacija plazminogena prek povezave uPA-uPAR je proces, ki spodbuja migracijo vnetnih celic, saj povečuje zunajcelično proteolizo.Ker uPAR nima transmembranskih in intracelularnih domen, protein potrebuje koreceptorje, kot so integrini in vitreini, da uravnavajo celično migracijo.Poleg tega je vezava uPA-uPAR povzročila povečano afiniteto uPAR za steklaste koneksine in integrine, kar je spodbudilo celično adhezijo.Inhibitor aktivatorja plazminogena-1 (PAI-1) nato sprosti celice, uniči upar-vitrein in integrin-, ko se veže na uPA kompleksa uPA-upar-integrin na celični površini Interakcija steklenih vokselov.
V kontekstu regenerativne medicine se mezenhimske matične celice mobilizirajo iz kostnega mozga v kontekstu hude poškodbe organa in jih je tako mogoče najti v obtoku bolnikov z večkratnimi zlomi.Vendar pa v določenih okoliščinah, kot je končna odpoved ledvic, končna odpoved jeter ali med začetkom zavrnitve po presaditvi srca, teh celic morda ni mogoče zaznati v krvi [66].Zanimivo je, da teh mezenhimskih (stromalnih) matičnih celic, pridobljenih iz človeškega kostnega mozga, ni mogoče odkriti v krvi zdravih posameznikov [67].Predhodno je bila predlagana tudi vloga uPAR pri mobilizaciji mezenhimskih matičnih celic kostnega mozga, podobno kot pri mobilizaciji hematopoetskih matičnih celic (HSC).Varabaneni idr.Rezultati so pokazali, da je uporaba granulocitne kolonije stimulirajočega faktorja pri miših s pomanjkanjem uPAR povzročila odpoved MSC, kar je ponovno okrepilo podporno vlogo fibrinolitičnega sistema pri celični migraciji.Nadaljnje študije so tudi pokazale, da receptorji uPA, zasidrani z glikozilfosfatidilinozitolom, uravnavajo adhezijo, migracijo, proliferacijo in diferenciacijo z aktiviranjem določenih znotrajceličnih signalnih poti, kot sledi: signalne poti fosfatidilinozitol 4,5-bisfosfat 3-kinaze/Akt in ERK1/2 za preživetje in adhezijska kinaza (FAK).
MSC so dokazali nadaljnji pomen v kontekstu celjenja ran.Na primer, miši s pomanjkanjem plazminogena so pokazale resne zamude pri dogodkih celjenja ran, kar kaže, da je plazmin kritično vključen v ta proces.Pri ljudeh lahko izguba plazmina povzroči tudi zaplete pri celjenju ran.Motnje krvnega pretoka lahko bistveno zavrejo regeneracijo tkiva, zato so ti regenerativni procesi pri sladkornih bolnikih zahtevnejši.
5. Monociti in regeneracijski sistemi
Glede na literaturo je veliko razprav o vlogi monocitov pri celjenju ran.Makrofagi v glavnem izhajajo iz krvnih monocitov in igrajo pomembno vlogo v regenerativni medicini [81].Ker nevtrofilci izločajo IL-4, IL-1, IL-6 in TNF-a, te celice običajno prodrejo na mesto rane približno 24-48 ur po poškodbi.Trombociti sproščajo trombin in trombocitni faktor 4 (PF4), dva kemokina, ki spodbujata pridobivanje monocitov in njihovo diferenciacijo v makrofage in dendritične celice.Osupljiva značilnost makrofagov je njihova plastičnost, tj. njihova sposobnost zamenjave fenotipov in transdiferenciacije v druge tipe celic, kot so endotelne celice, ki nato pokažejo različne funkcije kot odgovor na različne biokemične dražljaje v mikrookolju rane.Vnetne celice izražajo dva glavna fenotipa, M1 ali M2, odvisno od lokalnega molekularnega signala, ki je vir dražljaja.Makrofage M1 inducirajo mikrobni povzročitelji in imajo zato več protivnetnih učinkov.Nasprotno pa makrofagi M2 običajno nastanejo z odzivom tipa 2 in imajo protivnetne lastnosti, za katere je značilno povečanje IL-4, IL-5, IL-9 in IL-13.Vključen je tudi v obnavljanje tkiv s proizvodnjo rastnih faktorjev.Prehod iz izooblik M1 v M2 v veliki meri poganjajo poznejše faze celjenja ran, kjer makrofagi M1 sprožijo apoptozo nevtrofilcev in sprožijo očistek teh celic).Fagocitoza z nevtrofilci aktivira verigo dogodkov, v katerih se proizvodnja citokinov izklopi, polarizira makrofage in sprošča TGF-β1.Ta rastni faktor je ključni regulator diferenciacije miofibroblastov in krčenja rane, kar omogoča razrešitev vnetja in začetek proliferativne faze v kaskadi celjenja [57].Druga zelo sorodna beljakovina, vključena v celične procese, je serin (SG).Ugotovljeno je bilo, da je ta granulan, ki ga izločajo hematopoetske celice, potreben za shranjevanje izločenih beljakovin v specifičnih imunskih celicah, kot so mastociti, nevtrofilci in citotoksični limfociti T.Medtem ko številne nehematopoetske celice sintetizirajo tudi serotonin, vse vnetne celice proizvajajo velike količine tega proteina in ga shranjujejo v granulah za nadaljnjo interakcijo z drugimi vnetnimi mediatorji, vključno s proteazami, citokini, kemokini in rastnim faktorjem.Zdi se, da so negativno nabite glikozaminoglikanske (GAG) verige v SG kritične za homeostazo sekretornih zrnc, saj se lahko vežejo in olajšajo shranjevanje bistveno nabitih komponent zrnc na način, specifičen za celico, beljakovino in verigo GAG.V zvezi z njihovo vpletenostjo v PRP so Woulfe in sodelavci predhodno pokazali, da je pomanjkanje SG močno povezano s spremenjeno morfologijo trombocitov;napake v trombocitnem faktorju 4, beta-tromglobulinu in shranjevanju PDGF v trombocitih;slaba agregacija in izločanje trombocitov in vitro ter tromboza in vivo okvare oblike.Raziskovalci so zato zaključili, da se zdi, da je ta proteoglikan glavni regulator tromboze.
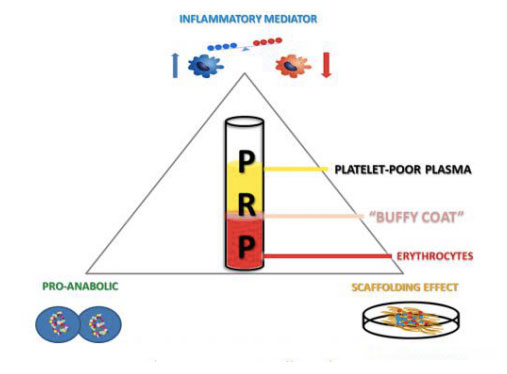
Izdelke, bogate s trombociti, je mogoče pridobiti z zbiranjem in centrifugiranjem posameznikove polne krvi, pri čemer se mešanica loči na različne plasti, ki vsebujejo plazmo, trombocite, levkocite in levkocite.Ko so koncentracije trombocitov višje od bazalnih vrednosti, je mogoče pospešiti rast kosti in mehkih tkiv z minimalnimi stranskimi učinki.Uporaba avtolognih PRP izdelkov je relativno nova biotehnologija, ki še vedno kaže obetavne rezultate pri stimulaciji in pospešenem celjenju različnih poškodb tkiva.Učinkovitost tega alternativnega terapevtskega pristopa je mogoče pripisati lokalni dostavi širokega nabora rastnih faktorjev in beljakovin, ki posnemajo in podpirajo fiziološko celjenje ran in procese obnove tkiv.Poleg tega ima fibrinolitični sistem pomemben vpliv na celotno obnovo tkiva.Poleg svoje zmožnosti spreminjanja celične rekrutacije vnetnih celic in mezenhimskih izvornih celic modulira proteolitično aktivnost na področjih celjenja ran in med regeneracijo mezodermalnih tkiv, vključno s kostmi, hrustancem in mišicami, in je zato ključna komponenta mišično-skeletne medicine.
Pospeševanje zdravljenja je zelo iskan cilj mnogih strokovnjakov na medicinskem področju, PRP pa predstavlja pozitivno biološko orodje, ki še naprej ponuja obetaven razvoj v stimulaciji in dobro usklajenem tandemu regenerativnih dogodkov.Ker pa to terapevtsko orodje ostaja zapleteno, zlasti ker sprošča nešteto bioaktivnih dejavnikov in njihovih različnih mehanizmov interakcije ter signalnih učinkov, so potrebne nadaljnje študije.
(Vsebina tega članka je ponatisnjena in ne zagotavljamo nobenega izrecnega ali implicitnega jamstva za točnost, zanesljivost ali popolnost vsebine v tem članku in nismo odgovorni za mnenja tega članka, prosimo za razumevanje.)
Čas objave: 19. julij 2022